Recommendation: Kies een TMS-systeem met sterke integration naar de EHR- en planningstools van uw kliniek. De levels van stimulatie, behandelprotocollen en veilige data-export besparen personeel tijd en verminderen fouten, waardoor het best eerste stap. Vervolgens verifiëren dat patiëntgegevens beschermd worden door robuuste beveiliging functies en dat je kunt beheren opties voor verschillende klinische behoeften.
Transcranial Magnetic Stimulation biedt een niet-invasieve aanpak met een veiligheidsprofiel dat centraal staat. In de meeste gevallen duren sessies ongeveer 20-40 minuten en kunnen ze met hoge precisie worden toegediend aan een specifieke hersenregio, waardoor de kans op zinvolle verlichting bij patiënten toeneemt. Voor klinieken is de technologie op termijn goedkoper dan herhaalde farmacotherapie, wanneer u zendingen van medicijnen en doorlopend beheer meerekent. De benodigde ruimte voor de apparatuur blijft compact: een enkele unit past in een standaard behandelkamer en vermindert de afstand die patiënten tussen bezoeken afleggen, wat milieuvriendelijke activiteiten ondersteunt en een lange horizon van stabiele resultaten biedt.
Klinisch bewijs omvat stemmingsstoornissen, posttraumatische stress, chronische pijn en bepaalde neurologische aandoeningen. Praktisch gezien past TMS de stimulatie aan. levels om de tolerantie van de patiënt en diagnostisch geleide doelen te respecteren, wat de kans op stabiliteit vergroot totaal verbetering. Met herhaalde sessies doorlopen patiënten vaak een voorspelbaar traject, en zorgverleners krijgen een betrouwbaar kader om de voortgang te volgen via dosis-responsgegevens. De aanpak ondersteunt de autonomie van de patiënt en biedt een flexibel schema opties en contactvriendelijke follow-ups op afstand, waardoor de algehele tevredenheid in de zorgomgeving toeneemt.
Voor bewerkingen, evalueren opties voor zaken betreffende de aanschaf van apparatuur. Zoek naar een leverancier met transparante logistiek, inclusief shipments over miles onderhoudsgebied en voorspelbare onderhoudscycli. Een systeem met robuuste beveiliging voor patiëntgegevens en compliance vermindert het risico, terwijl een schaalbare integration layer ondersteunt uitbreiding naar nieuwe locaties, wat mogelijk de totale zorgkosten verlaagt. Wanneer je een flexibele environmentally met een gebruiksvriendelijke installatie en voortdurende training, wordt uw kliniek veerkrachtiger tegen verstoringen in de toelevering en personeelsverloop; zelfs als één module geannuleerd, je kunt je snel aanpassen door over te schakelen naar een andere option zonder vaart te verliezen.
Kernvoordelen voor beoefenaars en 3 invalshoeken voor kostenoptimalisatie over verschillende modaliteiten
Implementeer één oplossing die alle TMS-modi verenigt in een enkele, datagedreven workflow. Dit vereist voorspellende planning en gestandaardiseerde sessietemplates waarop behandelaars kunnen vertrouwen binnen interne teams. Door rTMS, dTMS en TBS te integreren onder hetzelfde raamwerk, kunnen managers de zorg coördineren, de voortgang bewaken en parameters in realtime aanpassen, waardoor de variabiliteit gedurende de patiëntenprogramma's vermindert.
Wat gebruikers winnen is duidelijk: snellere onboarding, consistente protocollen en een traceerbare grafiek van resultaten die elke sessie koppelt aan de reactie van de patiënt. Sessies worden voorspelbaarder, laadtijden verkorten wanneer medewerkers vooraf gedefinieerde instellingen volgen. De oplossing ondersteunt het prioriteren van impactvolle gevallen en het stroomlijnen van verwijzingen over grotere afstanden, met behoud van veiligheid en effectiviteit.
Hoek 1 – Modusefficiëntie en parameteroptimalisatie. Wijs resultaten toe aan modusinstellingen en definieer 3 kernvoorinstellingen. Schatten benaderingsgewijs de kosten per sessie om rTMS, dTMS en TBS te vergelijken, en bouw vervolgens een eenvoudige beslisboom die laat zien wat te veranderen wanneer de responscurve verschuift. Omdat de respons op de therapie per aandoening verschilt, stemt u de parameters af op klinische gegevens en feedback van de patiënt om verspilling te voorkomen.
Hoek 2 – Logistiek en interne operaties. Consolideer zendingen in gepalletiseerde pakketten om de verwerkingstijd en het risico op diefstal te verminderen. Coördineer langeafstandstransfers om de laadtijd en reiskosten te verlagen, en bouw een routine op die bestaat uit veilig laden en het gereed hebben van documentatie voor verzending. Voeg verzendgegevens toe aan de metadata van de factuur om de facturering te versnellen en heen-en-weer communicatie tijdens onboarding en implementatie te verminderen.
Hoek 3 – Financiële discipline en administratieve automatisering. Gebruik een uniform dashboard om belangrijke statistieken bij te houden, resource-afstemming te prioriteren en automatisch facturen te genereren en met één klik naar klanten te sturen. Het systeem omvat voorspellende prijsaanduidingen en een flexibel factureringsmodel waar managers over kunnen discussiëren met transparante data. Push updates naar geplande sessies en monitor prestaties. Het resultaat: goedkopere zorg door duidelijkere budgettering, snellere factureringscycli en een meer voorspelbare cashflow.
Patiëntselectie en resultaten in de praktijk bij routinematige zorg
Screen patiënten met strikte criteria: bevestig therapieresistente depressie (TRD) gedefinieerd door het falen van ten minste twee adequate antidepressiva-behandelingen in de huidige episode, een MADRS/HDRS-score bij aanvang van ≥20, en stabiele farmacotherapie gedurende 4–6 weken voordat met TMS wordt gestart. Verifieer dat er geen contra-indicaties zijn (geschiedenis van epileptische aanvallen, metaal in het hoofd, geïmplanteerde stimulatoren of significante schedeldefecten). Verkrijg geïnformeerde toestemming die de verwachte resultaten, de toewijding aan 4–6 weken behandelsessies en het plan voor onderhoud indien nodig schetst. Geef duidelijke instructies over veiligheid en nazorg na de sessie, en bied een optie om te pauzeren als er bijwerkingen optreden, terwijl u een snelle herplanning rechtstreeks met de kliniek waarborgt.
Kies bij routinematige zorg voor een koppeling met een beknopt evaluatieprotocol en een KPI-gestuurde workflow. Praktische inclusiecriteria zijn onder meer volwassenen van 18–70 jaar met MADRS/HDRS ≥18 na een stabiel antidepressiva-schema van 4–6 weken, geen onbehandelde bipolaire stoornis en de mogelijkheid om frequente bezoeken af te leggen. Baseline wanneer mogelijk moet functionele metingen (WHODAS of GAF) en een eenvoudig inhoudslogboek van symptomen omvatten. Stel doelen zoals ≥60% aanwezigheid bij sessies en een vermindering van depressieschalen met 50% in week 4 om door te gaan naar een volledige cursus (doorgaans 20–30 sessies). Resultaten uit de praktijk laten gewoonlijk responspercentages zien in het bereik van 40–60% en remissie bij ongeveer 25–35% aan het einde van de behandeling, met betere resultaten bij patiënten die de volledige cursus volgens de geplande routekaart afronden.
Gebruik een visueel, patiëntgericht dashboard om de voortgang te volgen. Verzamel gegevens rechtstreeks uit het registratiesysteem van de kliniek en de door de patiënt gerapporteerde resultaten om een helder visueel verhaal van de resultaten te creëren. Een robuust evaluatieplan koppelt elke sessie aan een KPI: aanwezigheid, symptoomtraject, functioneringsniveau en bijwerkingen. Deze inhoud wordt een bewijspunt voor zowel clinici als patiënten, waardoor het vertrouwen toeneemt en de behandelwaarde wordt bevestigd voor betalers en zorgteams.
Operationeel gezien moet de logistiek zo gepland worden dat deze de resultaten in de echte wereld beïnvloedt. De verzendschema's voor apparaten en verbruiksartikelen moeten zijn afgestemd op de patiëntcohorten om hiaten in de therapie te voorkomen. Behoud de integriteit van de gegevens door EHR-gegevens in real time te synchroniseren met het TMS-platform. Gebruik automatisering voor sessieherinneringen en veiligheidschecklists; deze aanpak vermindert het aantal no-shows en waarborgt de continuïteit van de zorg, wat direct bijdraagt aan consistente resultaten en naleving van het protocol.
Erken dat verschillende subgroepen in verschillende tempo's reageren. Jongere patiënten en patiënten met een hoger functioneringsniveau bij aanvang vertonen doorgaans eerder verbeteringen, terwijl comorbide angst of PTSS het traject kan beïnvloeden. Sommige klinieken discussiëren over onderhoud versus afbouwen na de acute fase; de bewijzen ondersteunen een onderhoudsoptie voor responders bij wie het risico op terugval verhoogd blijft. Volg deze nuances met afzonderlijke KPI's voor subgroepen om gepersonaliseerde begeleiding te bieden en de algehele effectiviteit te verbeteren.
Implementeer ten slotte een praktische roadmap voor doorlopende evaluatie. Hanteer een mijlpaal van 4-6 weken om te beslissen of u doorgaat, het protocol aanpast of onderhoudssessies toevoegt. Wees transparant naar patiënten over de verwachte tijdslijnen, geef duidelijke instructies over de volgende stappen en evalueer routinematig het bewijs van resultaat naast de kosten en personeelsbehoeften. Deze aanpak versterkt het vertrouwen, ondersteunt weloverwogen beslissingen en biedt een ongelooflijke helderheid over hoe TMS presteert in de dagelijkse zorg.
Protocolvariaties per modaliteit: rTMS vs. iTBS vs. Theta Burst in klinieken
Begin met iTBS om de doorvoer te maximaliseren en patiënten in beweging te houden; de burst van 600 pulsen kan worden voltooid in ongeveer 3 minuten stimulatie, met een totale sessietijd van circa 10 minuten inclusief de voorbereiding, wat planning van opeenvolgende afspraken mogelijk maakt en de dagelijkse capaciteit vermenigvuldigt.
rTMS biedt de beste flexibiliteit wanneer de reactie van de patiënt het protocol stuurt. Het gebruikt 10 Hz reeksen die sessies kunnen verlengen tot ongeveer 20–40 minuten, waarbij 1.200–3.000 pulsen per sessie worden afgegeven, afhankelijk van het protocol. Deze modus is ideaal voor langere behandelingskuren, het afstemmen van de intensiteit op de motorische drempel en het verfijnen van de spoelplaatsing. In klinieken voer je doorgaans langere blokken uit, beheer je de slijtage van de spoel en pas je wekelijkse doelen aan, waarbij je klinische resultaten afweegt tegen operationele realiteit.
De Theta Burst-familie combineert snelheid met krachtige neuromodulatie. iTBS levert stimulerende effecten in korte sessies, terwijl cTBS een remmende modulatie biedt in nog kortere bursts (vaak rond de 40 seconden voor 600 pulsen). Theta Burst-protocollen kunnen in een gemengde aanpak worden gebruikt - bijvoorbeeld, beginnend met iTBS voor snelle symptoomvermindering en cTBS-sessies bewaren om overprikkeling te dempen wanneer dat nodig is. Deze aanpak verkort de tijd die de patiënt in de stoel doorbrengt, terwijl het potentieel voor zinvolle verandering behouden blijft, en het bestaat vaak naast rTMS in één behandelplan wanneer de omstandigheden een diepere modulatie op netwerkniveau vereisen.
Klinieken kiezen doorgaans tussen deze opties op basis van de doorvoer, de tolerantie van de patiënt en de beoogde resultaten. rTMS blijft een robuuste drager voor individuele dosering, iTBS schittert wanneer planningsefficiëntie belangrijk is, en Theta Burst biedt een snelle, kosteneffectieve weg die snelheid combineert met diepgang. Ongeacht de modus, zorg ervoor dat u protocolcontainers documenteert – sjablonen die spoeltype, doelgebied, intensiteit, duur van de trein, interval tussen de treinen en het totale aantal pulsen omvatten – zodat de besluitvorming consistent blijft tussen clinici en diensten.
Operationeel gezien bieden deze modaliteiten een spectrum aan implicaties voor planning en personeelsbezetting. iTBS verkort de behandelduur en vereenvoudigt de kameromschakeling, terwijl rTMS mogelijk langere blokken en strengere veiligheidsmonitoring vereist. Theta Burst stelt u vaak in staat om sessies te consolideren in kortere tijdspannes, waardoor de kamerbezetting afneemt en een snellere patiëntdoorvoer mogelijk is. Netwerken binnen de kliniek kunnen patiënten automatisch naar het juiste protocol leiden, de toeleveringsketens (spoelen, batterijen en stimulatoren) beheren en resultaten rapporteren in een digitaal register dat alles bijhoudt, van bijwerkingen tot symptoomscores. Dit vermindert administratieve rompslomp en ondersteunt snellere, datagestuurde beslissingen bij het kiezen van een behandelplan voor een bepaalde groep patiënten.
Om effectief te implementeren, begin met een pilot waarin iTBS, rTMS en Theta Burst worden vergeleken binnen een representatieve patiëntenmix. Verzamel gegevens over de tijd per sessie, het aantal behandelde patiënten per dag, het comfort dat patiënten ervaren en de vroege responspercentages. Het experiment moet klinische data combineren met operationele KPI's – planningsgaten, no-show percentages en onderhoudsdowntime – om de beste match voor uw netwerk en patiëntenpopulatie te onthullen. Na de pilotresultaten, standaardiseer het voorkeursprotocol, maar behoud de mogelijkheid om van modus te wisselen voor specifieke gevallen, zodat uw besluitvorming flexibel en datagestuurd blijft zonder in te boeten aan veiligheid of resultaten. Plotselinge verschuivingen in patiënttolerantie of respons kunnen worden vastgelegd in de gemeenschappelijke databakken en er kan snel op worden gereageerd, zodat uw plannen voor de langere termijn in lijn blijven met de prestaties in de praktijk.
Kostenoptimalisatie per Modus: Initiële Investering, Onderhoud en Levenscycluskosten

Identificeer de impactvolle platformen en implementeer ze in een gefaseerde uitrol om de initiële investering te beperken.
Hanteer een datagestuurde kostenstrategie die de initiële kapitaalkosten, het doorlopende onderhoud en de end-to-end levenscycluskosten in alle hubs en klinieken bijhoudt, en wijs middelen dienovereenkomstig toe. Dit stelt u in staat om verschillende implementatiemodellen te vergelijken en het ideale pad voor schaal te kiezen.
Cruciaal voor optimalisatie is het onderhandelen over meerjarige serviceovereenkomsten en het standaardiseren van configuraties om de verwerking en wijzigingen na installatie te minimaliseren, wat de acceptatie versnelt en het risico verlaagt.
Extreme kostentransparantie ontstaat door de totale kosten per locatie en het energieverbruik voor vrachtwagenladingen en terreinactiviteiten te vergelijken, waardoor u zich kunt richten op de grootste besparingen.
Volg emissiemetingen met duidelijke waarschuwingen en actieplannen om snel te reageren, waardoor bestuur wordt gewaarborgd zonder de zorgverlening te vertragen.
Volg de energiekosten direct gekoppeld aan het gebruik van apparaten om de impact op het milieu te kwantificeren en de energie-efficiëntie te optimaliseren.
In de praktijk kun je een lifecycle-overzicht verwachten dat betrekking heeft op de vernieuwingscycli van de technologie, software-updates, kalibratie en verbruiksartikelen. Prioriteer end-to-end monitoring die rapporten op categorieniveau oplevert over de kosten per patiënt, de tijd tot behandeling en het energieverbruik.
Stel verwachte spaarhorizonten vast en plan voor een langere levensduur van de apparatuur; een lagere totale eigendomskost ondersteunt bredere toegang en een hoger gebruik in uw gehele netwerk.
Ons programma traint personeel met hapklare modules om adoptie te versnellen, behandelingsfouten te verminderen en een hoge kwaliteit van zorg te handhaven zonder het budget te overschrijden.
Snelheid is belangrijk: stem implementatiesnelheden af op de beschikbaarheid van resources en gebruik waarschuwingen om op koers te blijven met de strategie voor hubs en yard-workflows.
| Cost Category | Initiële investering (bereik) | Jaarlijks onderhoud (bandbreedte) | Levenscyclusoverwegingen | Optimalisatietips |
|---|---|---|---|---|
| Apparaat & Platform | €60k–€120k per locatie | $8k–$20k | 5–7 jaar; schaalbaar voor verschillende klinieken | Kies modulaire architecturen en consolideer licenties |
| Service & Kalibratie | 10k – 30k | $3k–$10k | Jaarlijkse kalibratie; gezondheidsmetingen | Diagnose op afstand; gebundeld onderhoud |
| Verbruiksartikelen | €$5k–€$15k per locatie | $1k–$5k | Afhankelijk van volume; varieert per patiëntenbestand | Vraag voorspellen; gebundelde prijzen onderhandelen |
| Logistiek & Afhandeling | $0–$20k | $0–$2k | Transport en opstelling per hub | Zendingen samenvoegen; planning op basis van de doorvoer per werf |
| Training & Verandermanagement | $5k–$12k | $0–$5k | Initiële opleiding en voortdurende adoptie | On-platformtraining leidt personeel op; hapklare modules |
Ons programma traint personeel met hapklare modules om adoptie te versnellen, behandelingsfouten te verminderen en een hoge kwaliteit van zorg te handhaven zonder het budget te overschrijden.
Verwachte besparingen stapelen zich op naarmate u de kosten per categorie in de gaten houdt, het energieverbruik optimaliseert en een beoordeling na installatie uitvoert. Deze gedisciplineerde aanpak zorgt voor een blijvende CO2-reductie en biedt bruikbare meetgegevens voor alle hubs.
Kostenoptimalisatie over verschillende modaliteiten: planning, doorvoer en personeelsbenutting
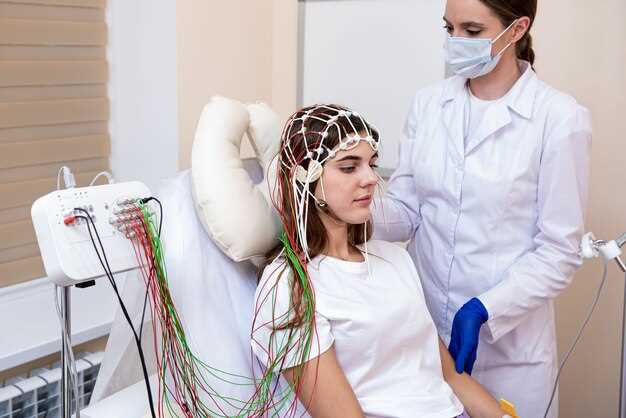
Implementeer een dynamisch planningsbeleid dat end-to-end doorvoer prioriteert en schakelmodi baseert op real-time snelheden en vrachtbeperkingen. Begin met een datagedreven beoordeling van logistieke netwerken over meerdere modi om leveringsbehoeften binnen de supply chain in kaart te brengen en potentiële tekorten te identificeren. Gebruik een eenvoudige vergelijking om de waarschijnlijkheid van tijdige levering in verschillende scenario's in te schatten en leg vervolgens een primaire modus vast voor elk type item. Betrek de logistiek-, inkoop- en operatieteams van het bedrijf om zichtbaarheid en afstemming te waarborgen.
Centreer verschuivingen rond verwachte volumes: zet vaste teams in tijdens piekuren en behoud flexibele kruistraining voor tekorten. Volg de doorvoer per uur en streef naar een hoge benutting zonder teams te overbelasten. Coördineer in productiecontexten de productie en dispatch om meerdere overdrachten te minimaliseren en lange periodes van inactiviteit te voorkomen. Voeg regelmatige evaluaties toe om de bijna onvermijdelijke pieken op te vangen en routes dienovereenkomstig aan te passen.
Modusovergangen hebben invloed op snelheden, kosten en betrouwbaarheid. Gebruik een vergelijking naast elkaar om de totale leveringskosten voor elk artikeltype te berekenen wanneer deze worden gerouteerd via de weg, het spoor, de lucht of gecombineerde vrachtconsolidatie. Een praktische toevoeging is een lichtgewicht beslissingsmodule die de beste modus voor elk item toont op basis van actuele snelheden, SLA's van vervoerders en voorraadniveaus. Deze aanpak vermindert doorgaans de totale ontschepingskosten en verlaagt de kans op tekorten.
Operationele checklist en metrics: bewaak leveringsprestaties, seizoenspatronen en risico op tekorten. Analyseer wekelijkse resultaten en pas regels aan om stilstand te verminderen en de doorvoer te verbeteren.
Kostenoptimalisatie per Methode: Vergoeding, Codering en Betalingswegen
Begin met een real-time controle van de aanspraak op vergoeding en een workflow voor voorafgaande toestemming om terugbetaling vast te leggen vóór elke TMS-sessie.
Om de kosten te optimaliseren op het vlak van vergoeding, codering en betalingsmethoden, kunt u een datagestuurd framework inzetten dat de regels van de betaler vertaalt in bruikbare stappen, het handmatig laden minimaliseert en de cashflow voorspelbaar houdt.
Hoewel de regels per zorgverzekeraar verschillen per plan, kunt u ze het beste consolideren in één workflow om fouten te verminderen en het proces voorspelbaar te houden. Ongeacht het type zorgverzekeraar is de belangrijkste factor voor tijdige vergoedingen een strikte naleving van de codering en documentatie, waardoor de controle over de cashflow en de marge behouden blijft.
Optimalisatie van vergoedingen
- Policybibliotheek: Zoek actuele CPT/HCPCS-codes, modifiers en documentatievereisten op voor de belangrijkste plannen; zorg ervoor dat formulieren en pre-autorisatieaanvragen vooraf zijn ingevuld voor specifieke betalers en in uw workflow zijn geladen.
- Preautorisatie en goedkeuringen: Automatiseer waar mogelijk, volg overdrachten tussen medewerkers en streef naar goedkeuringen binnen 3 werkdagen waar toegestaan; dit vermindert afwijzingen en versnelt het laden naar portalen van de betaler.
- Kostprijs-tot-omzet modellering: Bereken vergoedingsmarges per sessie, per betaler en regio; gebruik dit gewicht om prioriteit te geven aan contracten met een hoge opbrengst en om betere voorwaarden te bedingen met fabrikanten en zorgverleners.
- Documentatiekwaliteit: Standaardiseer aantekeningen om patiëntselectie, protocolparameters, gebruikte apparatuur en veiligheidscontroles weer te geven; documentatie van hoge kwaliteit vermindert bewerkingen en verbetert de real-time beoordeling.
- Reizen en onkosten: Als er personeelsreizen of patiëntenbezoeken plaatsvinden, noteer dan de kilometers en gerelateerde onkosten; neem deze, waar toegestaan, op in gebundelde kosten om de spreiding van de middelen te verbeteren.
- Tools en technologie: Benut factureringstools en analyses om afwijzingspatronen aan het licht te brengen en corrigerende maatregelen te automatiseren; dit is vooral waardevol op de Amerikaanse markt, waar de regels van de betalers per plan verschillen.
Coderingsnauwkeurigheid en -formulieren
- Wat te coderen: Stem initiële versus daaropvolgende sessies af onder de juiste formulieren en modificatoren; implementeer een snel-referentietabel die medewerkers kunnen raadplegen voordat ze claims indienen.
- On-premises datastrategie: Bewaar coderingsregels en betaleredits lokaal voor snelheid, met behoud van veilige back-ups; dit verbetert de controle en ondersteunt naadloze EPD-integratie van fabrikanten.
- Berekende risicoscores: Voer automatische controles uit om ontbrekende documentatie, incorrecte datums of niet-overeenkomende serviceniveaus te signaleren vóór indiening; verlaag het percentage correcte claims en debiteuren.
- Formuliergetrouwheid: Gebruik gestandaardiseerde checklists voor voorafgaande toestemming, medische noodzaak en voortgangsrapporten; minimaliseer heen-en-weer met betalers en versnel de beoordeling.
Betalingsmethoden en cashflowbeheer
- Betalingsmix en -distributie: Breng verwachte betalingen in kaart per betaler, patiëntsaldo en optionele financiering; pas de prijsstrategie aan op basis van de distributie van betalers in het servicegebied, met name in dichtbevolkte markten.
- Real-time laden en status volgen: Integreer praktijkbeheer met portaalsites van verzekeraars om claims direct te laden en de status op te halen; bewaak afwijzingen per categorie en reageer snel met gerichte correcties.
- Patiëntverantwoordelijkheid en flexibiliteit: Bied meerdere betaalmethoden en -plannen aan; bereken automatisch de patiëntverantwoordelijkheid bij orderinvoer en presenteer opties bij het afrekenen om oninbare vorderingen te verminderen.
- Optimalisatie van het clearinghouse: Kies een partner die afwijzingen minimaliseert, gewichtsgebaseerde aanpassingen ondersteunt en automatische workflows voor herindiening biedt; dit versnelt overdrachten naar betaling.
- Prestatie dashboards: Volg dagen in AR, afwijzingspercentages en betalingssnelheid; stel berekende doelen in (bijv. AR onder de 45 dagen, afwijzingspercentage onder de 5%) en stimuleer continue verbetering.
Operational tips
- Stimuleer standaardisatie tussen tools en leveranciers: stem factureringstools, workflows voor documentoverdracht en EHR-integraties af op één datamodel om laadtijden en fouten te verminderen.
- Zoek naar knelpunten per betaler: voer driemaandelijkse analyses uit om specifieke vertragingen bij betalers te identificeren en pas de personeelsbezetting of contractvoorwaarden dienovereenkomstig aan.
- Kwaliteitscontrole: houd wekelijkse beoordelingssessies gericht op de volledigheid van formulieren, resultaten van de ontvankelijkheidstoetsing en laadfouten; los de onderliggende oorzaken onmiddellijk op.
- Training en verandermanagement: implementeer korte, praktische modules voor personeel; benadruk wat vast te leggen tijdens elk patiëntencontact en de volgorde waarin gegevens in het systeem moeten worden geladen.

 Benefits of TMS – Key Advantages of Transcranial Magnetic Stimulation">
Benefits of TMS – Key Advantages of Transcranial Magnetic Stimulation">
