Recommendation: Choose a TMS system with strong integration to your clinic’s EHR and scheduling tools. The levels of stimulation, treatment protocols, and secure data export will save staff time and reduce errors, making it the best first step. Then, verify that patient data is protected by robust säkerhet features and that you can manage alternativ for different clinical needs.
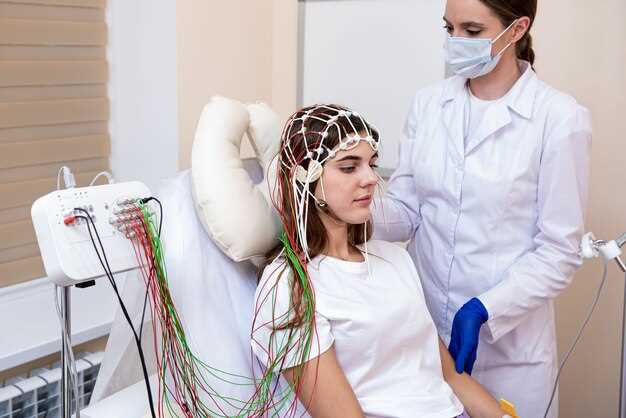
Transcranial Magnetic Stimulation provides a noninvasive approach with a safety-focused profile. In most cases, sessions last about 20-40 minutes and can be delivered with high precision at a targeted brain region, improving the likelihood of meaningful relief across patients. For clinics, the technology is cheaper over time than repeated pharmacotherapy when you include shipments of medications and ongoing management. The equipment footprint stays compact: a single unit fits in a standard clinic room and reduces distance traveled by patients between visits, supporting environmentally friendly operations and offering a long horizon of stable outcomes.
Clinical evidence spans mood disorders, post-traumatic stress, chronic pain, and certain neurological conditions. Practically, TMS adjusts stimulation levels to suit patient tolerance and diagnostically guided targets, which increases the likelihood of stable total improvement. With repeated sessions, patients often progress through a predictable course, and clinicians gain a reliable framework to track progress via dose-response data. The approach supports patient autonomy, offering flexible schedule alternativ and remote-friendly follow-ups, enhancing overall satisfaction in the care environment.
For operations, evaluating alternativ for equipment procurement matters. Look for a provider with transparent logistics, including försändelser över mil of service territory and predictable maintenance cycles. A system with robust säkerhet for patient data and compliance reduces risk, while a scalable integration layer supports expansion to new locations, potentially lowering total cost of care. When you pair a flexible miljövänligt friendly setup with ongoing training, your clinic gains resilience against supply disruptions and staff turnover; even if one module is canceled, you can quickly adapt by swapping to another option without losing momentum.
Core Benefits for Practitioners and 3 Cost Optimization Angles Across Modes
Implement one solution that unifies all TMS modes into a single, data-driven workflow. This requires predictive scheduling and standardized session templates that practitioners can trust across in-house teams. By integrating rTMS, dTMS, and TBS under the same framework, managers can coordinate care, monitor progress, and adjust parameters in real time, reducing variability throughout patient programs.
What practitioners gain is clear: faster onboarding, consistent protocols, and a traceable graph of outcomes linking each session to patient response. Sessions become more predictable, loading times drop when staff follow predefined setups. The solution supports prioritizing high-impact cases and streamlining longer-distance referrals while maintaining safety and efficacy.
Angle 1 – Mode efficiency and parameter optimization. Map outcomes to mode settings, and define 3 core presets. Estimate approximately the cost per session to compare rTMS, dTMS, and TBS, then build a simple decision tree that shows what to switch when the response curve shifts. Because therapy response varies by condition, align parameters with clinical notes and patient feedback to avoid waste.
Angle 2 – Logistics and in-house operations. Consolidate shipments into palletized packages to lower handling time and theft risk. Coordinate long-distance transfers to reduce loading time and travel costs, and build a routine that includes secure loading and ready documentation for dispatch. Include shipping details in the invoice metadata to speed billing and reduce back-and-forth during onboarding and deployment.
Angle 3 – Financial discipline and admin automation. Use a unified dashboard to track key metrics, prioritize resource alignment, and generate invoices automatically and send them to clients in one click. The system includes predictive pricing cues and a flexible charging model that managers can debate with transparent data. Push updates to scheduled sessions and monitor performance. The result: cheaper care through clearer budgeting, faster billing cycles, and more predictable cash flow.
Patient Selection and Real-World Outcomes in Routine Care
Screen patients with strict criteria: confirm treatment-resistant depression (TRD) defined by failure of at least two adequate antidepressant trials in the current episode, a baseline MADRS/HDRS score ≥20, and stable pharmacotherapy for 4–6 weeks before starting TMS. Verify no contraindications (history of seizures, metal in the head, implanted stimulators, or significant skull defects). Secure informed consent that outlines expected results, commitment to 4–6 weeks of sessions, and the plan for maintenance if needed. Provide clear instructions on safety and post‑session care, and offer an option to pause if adverse events occur while ensuring quick rescheduling directly with the clinic.
In routine care, pair selection with a concise evaluation protocol and a KPI-driven workflow. Practical inclusion criteria include adults 18–70 with MADRS/HDRS ≥18 after a stable 4–6 week antidepressant regimen, no unmanaged bipolar disorder, and the ability to attend frequent visits. Baseline when possible should include functional measures (WHODAS or GAF) and a simple content log of symptoms. Set targets such as ≥60% session attendance and a 50% reduction in depressive scales by week 4 to proceed to a full course (typically 20–30 sessions). Real‑world results commonly show response rates in the 40–60% range and remission in roughly 25–35% by end of treatment, with higher outcomes in patients who complete the full course over the planned road map.
Use a visual, patient-facing dashboard to track progress. Collect data directly from the clinic’s charting system and patient-reported outcomes to create a clear visual narrative of results. A robust evaluation plan links each session to a KPI: attendance, symptom trajectory, functioning level, and adverse events. This content becomes a proof point for clinicians and patients alike, helping to build confidence and confirm treatment value for payers and care teams.
Operationally, plan for logistics that influence real-world outcomes. Shipping schedules for devices and consumables must align with patient cohorts to avoid gaps in therapy. Maintain data integrity by syncing EHR entries with the TMS platform in real time. Use automation for session reminders and safety checklists; this approach reduces no-shows and preserves continuity of care, which directly supports consistent results and adherence to the protocol.
Recognize that different subgroups respond at different rates. Younger patients and those with higher baseline functioning tend to show earlier improvements, while comorbid anxiety or PTSD can moderate the trajectory. Some clinics debate maintenance versus tapering after the acute course; the evidence base supports a maintenance option for responders who relapse risk remains elevated. Track these nuances with separate KPIs for subgroups to provide personalized guidance and improve overall effectiveness.
Finally, implement a practical roadmap for ongoing evaluation. Use a 4–6 week milestone to decide whether to continue, adjust the protocol, or add maintenance sessions. Maintain transparency with patients about expected timelines, provide clear instructions on next steps, and routinely review proof of outcome alongside costs and staffing needs. This approach strengthens confidence, supports informed decisions, and delivers incredible clarity on how TMS performs in everyday care.
Protocol Variations by Mode: rTMS vs iTBS vs Theta Burst in Clinics
Start with iTBS to maximize throughput and keep patients moving; the 600-pulse burst can conclude in about 3 minutes of stimulation, with total session time around 10 minutes once setup is included, allowing scheduling of back-to-back appointments and multiplying daily capacity.
rTMS offers the best flexibility when patient response guides the protocol. It uses 10 Hz trains that can extend sessions to roughly 20–40 minutes, delivering 1,200–3,000 pulses per session depending on the protocol. This mode is ideal for longer treatment courses, tailoring intensity to motor threshold, and fine-tuning coil placement. In clinics, you’ll typically run longer blocks, manage coil wear, and adjust weekly targets, balancing clinical outcomes with operational realities.
The Theta Burst family combines speed with powerful neuromodulation. iTBS delivers excitatory effects in short sessions, while cTBS provides inhibitory modulation in even shorter bursts (often around 40 seconds for 600 pulses). Theta Burst protocols can be used in a mixed approach–for example, starting with iTBS for rapid symptom reduction and reserving cTBS sessions to dampen overarousal when needed. This approach reduces patient time in the chair while preserving the potential for meaningful change, and it often coexists with rTMS in a single treatment plan when conditions require deeper networks-level modulation.
Clinics commonly choose between these options based on throughput, patient tolerance, and target outcomes. rTMS remains a robust carrier for individualized dosing, iTBS shines when scheduling efficiency matters, and Theta Burst offers a rapid, cost-effective path that combines speed with depth. Regardless of mode, ensure you document protocol containers–templates that include coil type, target site, intensity, train duration, inter-train interval, and total pulse count–so decision-making stays consistent across clinicians and shifts.
Operationally, these modalities offer a spectrum of scheduling and staffing implications. iTBS reduces chair time and simplifies room turnover, while rTMS may require longer blocks and more strict safety monitoring. Theta Burst often allows you to consolidate sessions into shorter windows, reducing room occupancy and enabling faster patient throughput. Networks within the clinic can automatically route patients to the appropriate protocol, manage supply chains (coils, batteries, and stimulators), and report outcomes into a digital registry that tracks everything from adverse events to symptom scores. This reduces administrative friction and supports faster, data-driven decisions when choosing a treatment plan for a given unit of patients.
To implement effectively, start with a pilot comparing iTBS, rTMS, and Theta Burst across a representative patient mix. Collect metrics on time per session, number of patients treated per day, patient-reported comfort, and early response rates. The experiment should combine clinical data with operational KPIs–scheduling gaps, no-show rates, and maintenance downtime–to reveal the best fit for your network and patient population. After pilot results, standardize the preferred protocol while retaining the option to switch modes for specific cases, so your decision-making remains agile and data-driven without sacrificing safety or outcomes. Sudden shifts in patient tolerance or response can be captured in the common data containers and acted on quickly, ensuring your longer-term plans stay aligned with real-world performance.
Cost Optimization Across Modes: Initial Investment, Maintenance, and Lifecycle Costs

Identify the high-impact platforms and deploy them in a phased rollout to reduce upfront investment.
Adopt a data-driven cost strategy that tracks upfront capital, ongoing maintenance, and end-to-end lifecycle costs across hubs and clinics, and allocate resources accordingly. This enables you to compare different deployment models and choose the ideal path for scale.
Critical to optimize is negotiating multi-year service agreements and standardizing configurations to minimize handling and post-installation changes, which accelerates adoption and lowers risk.
Extreme cost clarity comes from comparing per-site total costs and energy use across truckloads and yard operations, helping you target the largest savings.
Track emission metrics with clear alerts and action plans to react quickly, ensuring governance without slowing care delivery.
Track energy costs directly tied to device usage to quantify the carbon impact and optimize energy efficiency.
In practice, expect a lifecycle view that covers technology refresh cycles, software updates, calibration, and consumables. Prioritize end-to-end monitoring that yields category-level reports on cost per patient, time-to-treatment, and energy use.
Set expected savings horizons and plan for longer equipment life; a reduced total cost of ownership supports broader access and higher utilization across your network.
Vårt program utbildar personal med korta moduler för att snabba på anpassningen, minska felhantering och upprätthålla hög vårdkvalitet utan att spräcka budgeten.
Hastigheten är viktig: anpassa driftsättningshastigheter till resursers tillgänglighet och använd varningar för att hålla dig på rätt spår med strategin över hubbar och gårdsarbetsflöden.
| Kostnadskategori | Förhandsinvestering (intervall) | Årligt underhåll (intervall) | Livscykelöverväganden | Optimeringstips |
|---|---|---|---|---|
| Enhet & Plattform | $60k–$120k per plats | $8k–$20k | 5–7 år; skalbart över kliniker | Välj modulära arkitekturer och konsolidera licenser |
| Service & Kalibrering | 10 000 kr–30 000 kr | 1k–10k kr | Årlig kalibrering; hälsomått | Fjärrdiagnostik; paketerat underhåll |
| Förbrukningsvaror | $5k–$15k per webbplats | $1k–$5k | Volymberoende; varierar beroende på patientbelastning | Förutse efterfrågan; förhandla om paketerade priser |
| Logistik & Hantering | $0–$20k | $0–$2k | Transport och uppsättning per knutpunkt | Konsolidera sändningar; planera efter gårdsgenomströmning |
| Utbildning och förändringsledning | $5k–$12k | $0–$5k | Grundutbildning och fortlöpande anpassning | Utbildning på plattformen utbildar personalen; moduler i lagom storlek |
Vårt program utbildar personal med korta moduler för att snabba på anpassningen, minska felhantering och upprätthålla hög vårdkvalitet utan att spräcka budgeten.
Förväntade besparingar ackumuleras när du övervakar kostnader efter kategorier, optimerar energianvändningen och utför en granskning efter installationen. Detta disciplinerade tillvägagångssätt håller koldioxidutsläppen reducerade och tillhandahåller praktiska mätvärden över flera knutpunkter.
Kostnadsoptimering över olika lägen: Schemaläggning, genomströmning och personalutnyttjande.
Implementera en dynamisk schemaläggningspolicy som prioriterar genomströmning från början till slut och växlingslägen baserat på realtidshastigheter och fraktbegränsningar. Börja med en datadriven bedömning av logistiknätverk över flera lägen för att kartlägga leveransbehov inom försörjningskedjan och identifiera potentiella brister. Använd en enkel ekvation för att uppskatta sannolikheten för leverans i tid under olika scenarier och lås sedan fast ett primärt läge för varje artikeltyp. Samarbeta med företagets logistik-, upphandlings- och driftteam för att säkerställa insyn och samordning.
Centrera skiften kring prognostiserade volymer: fastställ fasta besättningar för höglastperioder och upprätthåll flexibel korsutbildning för brister. Spåra genomströmningen per timme och sikta på hög utnyttjandegrad utan att överbelasta teamen. I tillverkningssammanhang, samordna produktion och utleverans för att minimera flera överlämningar och förhindra långa perioder av inaktivitet. Lägg till regelbundna utvärderingar för att fånga upp de nästan oundvikliga rusningarna och justera rutterna därefter.
Genom olika transportsätt påverkar bytesbeslut hastigheter, kostnader och tillförlitlighet. Använd en sida-vid-sida-jämförelse för att beräkna slutleveranskostnaden för varje artikeltyp när den dirigeras via väg, järnväg, flyg eller kombinerad fraktkonsolidering. Ett praktiskt tillägg är en lättviktsbeslutsmodul som visar det bästa transportsättet för varje artikel baserat på aktuella hastigheter, transportörs SLA och lagernivåer. Detta tillvägagångssätt minskar vanligen den totala landade kostnaden och sänker sannolikheten för bristsituationer.
Operativ checklista och mätetal: övervaka leveransprestanda, säsongsmönster och risk för brist. Analysera veckoresultat och justera regler för att minska tomgångstid och förbättra genomströmningen.
Kostnadsoptimering över olika metoder: Ersättning, kodning och betalningsvägar
Starta med en realtidsbehörighetskontroll och ett förhandsgodkännandearbetsflöde för att säkra ersättning före varje TMS-session.
För att optimera kostnaderna inom ersättning, kodning och betalningsvägar, använd ett datadrivet ramverk som översätter betalningsregler till praktiska steg, minimerar manuell inmatning och håller kassaflödet förutsägbart.
Även om betalarregler skiljer sig åt mellan planer, konsolidera till ett enda arbetsflöde för att minska fel och hålla processen förutsägbar. Oavsett betalartyp är drivkraften för snabba återbetalningar strikt efterlevnad av kodning och dokumentation, vilket håller kontroll över kassaflöde och marginal.
Optimering av ersättning
- Policybibliotek: Slå upp aktuella CPT/HCPCS-koder, modifierare och dokumentationskrav för större planer; säkerställ att formulär och förhandsgodkännandebegäranden är förifyllda för specifika betalare och laddade i ditt arbetsflöde.
- Förhandsgodkännande och godkännanden: Automatisera när det är möjligt, spåra överföringar mellan personal, och sikta på godkännanden inom 3 arbetsdagar där det är tillåtet; detta minskar avslag och påskyndar uppladdning till betalarportaler.
- Kostnads-till-intäktsmodellering: Beräkna ersättningsintervall per session efter betalare och geografi; använd denna viktning för att prioritera högavkastande kontrakt och för att förhandla fram bättre villkor med tillverkare och leverantörer.
- Dokumentationskvalitet: Standardisera anteckningar så att de återspeglar patienturval, protokollparametrar, använd utrustning och säkerhetskontroller; högkvalitativ dokumentation minskar antalet ändringar och förbättrar realtidsbedömningen.
- Resor och utlägg: Om personalresor eller patientbesök sker, registrera mil och relaterade utlägg; inkludera dem i paketerade avgifter när det är tillåtet för att förbättra fördelningen av medel.
- Verktyg och teknik: Utnyttja faktureringsverktyg och analys för att identifiera mönster i avslag och automatisera korrigerande åtgärder; detta är särskilt värdefullt på den amerikanska marknaden där betalningsreglerna varierar beroende på plan.
Kodningsnoggrannhet och blanketter
- Att koda: Anpassa inledande kontra efterföljande sessioner under rätt formulär och modifierare; implementera en snabbreferenstabell som personalen kan konsultera innan de skickar in anspråk.
- Lokal datastrategi: Lagra kodningsregler och betalarredigeringar lokalt för snabbhet, samtidigt som säkra säkerhetskopior upprätthålls; detta förbättrar kontrollen och stöder sömlös EMR-integration från tillverkare.
- Beräknad riskbedömning: Kör automatiska kontroller för att flagga saknad dokumentation, felaktiga datum eller felaktiga servicenivåer före inlämning; minska felfri skadeersättningsgrad och kundreskontra.
- Formulärfidelity: Använd standardiserade checklistor för förhandsgodkännande, medicinsk nödvändighet och journalanteckningar; minimera fram-och-tillbaka med betalare och snabba på bedömningen.
Betalningsvägar och hantering av kassaflöden
- Betalningsmix och distribution: Kartlägg förväntade betalningar per betalare, patientbalans och eventuell finansiering; anpassa prisstrategin baserat på betalarfördelningen i serviceområdet, särskilt på tätbefolkade marknader.
- Realtidsinläsning och statusspårning: Integrera praktikhantering med betalarportaler för att ladda in fordringar omedelbart och hämta status; övervaka avslag per kategori och svara snabbt med riktade korrigeringar.
- Patientansvar och flexibilitet: Erbjud flera betalningsformer och betalningsplaner; beräkna automatiskt patientansvaret vid orderläggning och presentera alternativ i kassan för att minska osäkra fordringar.
- Optimering av clearinghus: Välj en partner som minimerar avvisningar, stöder viktbaserade justeringar och tillhandahåller automatiska återinlämningsflöden; detta accelererar överföringar till betalning.
- Prestationsinstrumentpaneler: Spåra dagar i kundreskontra, avvisningsfrekvenser och betalningshastighet; sätt upp beräknade mål (t.ex. kundreskontra under 45 dagar, avvisningsfrekvens under 5 %) och driv kontinuerlig förbättring.
Operational tips
- Driv standardisering mellan verktyg och leverantörer: anpassa faktureringsverktyg, dokumentöverföringsflöden och EHR-integrationer till en enda datamodell för att minska inläsningstider och fel.
- Identifiera flaskhalsar per betalare: kör kvartalsvisa analyser för att identifiera specifika betalarförseningar och justera bemanning eller avtalsvillkor i enlighet med detta.
- Kvalitetskontrollkadens: håll i veckovisa granskningssessioner med fokus på blanketters fullständighet, resultat av behörighetskrav och inläsningsfel; åtgärda grundorsaker omgående.
- Utbildning och förändringshantering: implementera korta, praktiska moduler för personalen; betona vad som ska registreras under varje patientmöte och i vilken ordning data måste laddas in i systemet.

 Benefits of TMS – Key Advantages of Transcranial Magnetic Stimulation">
Benefits of TMS – Key Advantages of Transcranial Magnetic Stimulation">
