Recommendation: Elija un sistema TMS con sólidas integration a las herramientas de programación y EHR de su clínica. El levels de estimulación, protocolos de tratamiento y la exportación segura de datos ahorrarán tiempo al personal y reducirán los errores, haciendo que sea el best primer paso. Luego, verificar que los datos del paciente estén protegidos por un sistema robusto seguridad características y que puedes gestionar opciones para diferentes necesidades clínicas.
La Estimulación Magnética Transcraneal proporciona un enfoque no invasivo con un perfil centrado en la seguridad. En la mayoría de los casos, las sesiones duran entre 20 y 40 minutos y pueden administrarse con alta precisión en una región cerebral específica, lo que mejora la probabilidad de un alivio significativo para los pacientes. Para las clínicas, la tecnología es más barata a largo plazo que la farmacoterapia repetida si se incluyen los envíos de medicamentos y la gestión continua. El tamaño del equipo sigue siendo compacto: un solo unidad cabe en una sala de clínica estándar y reduce la distancia recorrida por los pacientes entre visitas, lo que respalda operaciones respetuosas con el medio ambiente y ofrece un amplio horizonte de resultados estables.
La evidencia clínica abarca trastornos del estado de ánimo, estrés postraumático, dolor crónico y ciertas afecciones neurológicas. En la práctica, la EMT ajusta la estimulación levels para adaptarse a la tolerancia del paciente y a los objetivos guiados por el diagnóstico, lo que aumenta la probabilidad de estabilidad total mejora. Con sesiones repetidas, los pacientes a menudo progresan a través de un curso predecible, y los médicos obtienen un marco confiable para rastrear el progreso a través de datos de dosis-respuesta. El enfoque apoya la autonomía del paciente, ofreciendo un horario flexible opciones y seguimientos remotos y fáciles de usar, lo que mejora la satisfacción general en el entorno de atención.
Para operaciones, evaluación opciones para asuntos de adquisición de equipos. Busque un proveedor con logística transparente, que incluya shipments a través de millas de territorio de servicio y ciclos de mantenimiento predecibles. Un sistema con una sólida seguridad para los datos de los pacientes y el cumplimiento reduce el riesgo, mientras que una escalable integration la capa admite la expansión a nuevas ubicaciones, lo que podría reducir el costo total de la atención. Cuando combinas una solución flexible ambientalmente Con una configuración fácil de usar y capacitación continua, su clínica gana resiliencia contra las interrupciones del suministro y la rotación de personal; incluso si un módulo es cancelado, puedes adaptarte rápidamente cambiando a otro opción sin perder impulso.
Beneficios Clave para Profesionales y 3 Perspectivas de Optimización de Costos en Todos los Modos
Implementar una solución que unifique todos los modos de EMT en un único flujo de trabajo basado en datos. Esto requiere una programación predictiva y plantillas de sesión estandarizadas en las que los profesionales puedan confiar en todos los equipos internos. Al integrar la EMT rTMS, la EMTd y la EMTt bajo el mismo marco, los responsables pueden coordinar la atención, supervisar el progreso y ajustar los parámetros en tiempo real, reduciendo así la variabilidad en todos los programas de los pacientes.
Lo que los profesionales obtienen es claro: una incorporación más rápida, protocolos consistentes y un gráfico rastreable de resultados que vincula cada sesión con la respuesta del paciente. Las sesiones se vuelven más predecibles y los tiempos de carga disminuyen cuando el personal sigue configuraciones predefinidas. La solución ayuda a priorizar los casos de alto impacto y a agilizar las derivaciones a mayor distancia, manteniendo la seguridad y la eficacia.
Ángulo 1 – Eficiencia del modo y optimización de parámetros. Mapear los resultados a la configuración del modo y definir 3 preajustes centrales. Estimar aproximadamente el costo por sesión para comparar rTMS, dTMS y TBS, y luego construir un árbol de decisión simple que muestre qué cambiar cuando la curva de respuesta se modifique. Debido a que la respuesta a la terapia varía según la condición, alinear los parámetros con las notas clínicas y los comentarios del paciente para evitar el desperdicio.
Ángulo 2 – Logística y operaciones internas. Consolidar los envíos en paquetes paletizados para reducir el tiempo de manipulación y el riesgo de robo. Coordinar las transferencias de larga distancia para reducir el tiempo de carga y los costes de viaje, y establecer una rutina que incluya una carga segura y la documentación lista para el envío. Incluir los detalles del envío en los metadatos de la factura para agilizar la facturación y reducir los ires y venires durante la incorporación y el despliegue.
Ángulo 3 – Disciplina financiera y automatización administrativa. Utilice un panel unificado para rastrear las métricas clave, priorizar la alineación de los recursos y generar facturas automáticamente y enviarlas a los clientes con un solo clic. El sistema incluye indicadores de precios predictivos y un modelo de cobro flexible que los gerentes pueden debatir con datos transparentes. Envíe actualizaciones a las sesiones programadas y supervise el rendimiento. El resultado: atención más económica a través de una presupuestación más clara, ciclos de facturación más rápidos y un flujo de caja más predecible.
Selección de pacientes y resultados en el mundo real en la atención de rutina
Seleccione a los pacientes con criterios estrictos: confirme la depresión resistente al tratamiento (DRT) definida por el fracaso de al menos dos ensayos adecuados de antidepresivos en el episodio actual, una puntuación basal de MADRS/HDRS ≥20 y farmacoterapia estable durante 4–6 semanas antes de comenzar la EMT. Verifique que no haya contraindicaciones (antecedentes de convulsiones, metal en la cabeza, estimuladores implantados o defectos significativos en el cráneo). Asegure el consentimiento informado que describa los resultados esperados, el compromiso con 4–6 semanas de sesiones y el plan de mantenimiento si es necesario. Proporcione instrucciones claras sobre seguridad y cuidados posteriores a la sesión, y ofrezca una opción para pausar si ocurren eventos adversos, asegurando una reprogramación rápida directamente con la clínica.
En la atención rutinaria, combine la selección de pares con un protocolo de evaluación conciso y un flujo de trabajo impulsado por KPI. Los criterios de inclusión prácticos incluyen adultos de 18 a 70 años con MADRS/HDRS ≥18 después de un régimen estable de antidepresivos de 4 a 6 semanas, sin trastorno bipolar no controlado y la capacidad de asistir a visitas frecuentes. Siempre que sea posible, la evaluación inicial debe incluir medidas funcionales (WHODAS o GAF) y un registro de contenido simple de los síntomas. Establezca objetivos tales como ≥60% de asistencia a sesiones y una reducción del 50% en las escalas depresivas para la semana 4 para proceder a un curso completo (generalmente de 20 a 30 sesiones). Los resultados del mundo real comúnmente muestran tasas de respuesta en el rango del 40–60% y la remisión en aproximadamente el 25–35% al final del tratamiento, con resultados más altos en pacientes que completan el curso completo según la hoja de ruta planificada.
Utilice un panel visual orientado al paciente para hacer un seguimiento del progreso. Recopile datos directamente del sistema de registro de la clínica y de los resultados notificados por los pacientes para crear una narrativa visual clara de los resultados. Un plan de evaluación sólido vincula cada sesión a un KPI: asistencia, trayectoria de los síntomas, nivel de funcionamiento y eventos adversos. Este contenido se convierte en una prueba para los médicos y los pacientes por igual, lo que ayuda a fomentar la confianza y a confirmar el valor del tratamiento para los pagadores y los equipos de atención.
Desde el punto de vista operativo, planifique la logística que influye en los resultados del mundo real. Los programas de envío de dispositivos e insumos deben coincidir con los grupos de pacientes para evitar lagunas en la terapia. Mantenga la integridad de los datos sincronizando las entradas de la HCE con la plataforma TMS en tiempo real. Utilice la automatización para los recordatorios de las sesiones y las listas de verificación de seguridad; este enfoque reduce las ausencias y preserva la continuidad de la atención, lo que respalda directamente la obtención de resultados coherentes y la adhesión al protocolo.
Reconozca que los diferentes subgrupos responden a ritmos distintos. Los pacientes más jóvenes y aquellos con un mejor funcionamiento basal tienden a mostrar mejoras más tempranas, mientras que la ansiedad o el TEPT comórbidos pueden moderar la trayectoria. Algunas clínicas debaten entre el mantenimiento y la reducción gradual después del curso agudo; la base de evidencia apoya una opción de mantenimiento para los respondedores cuyo riesgo de recaída sigue siendo elevado. Realice un seguimiento de estos matices con KPIs separados para subgrupos con el fin de proporcionar una orientación personalizada y mejorar la eficacia general.
Finalmente, implemente una hoja de ruta práctica para la evaluación continua. Use un hito de 4 a 6 semanas para decidir si continuar, ajustar el protocolo o agregar sesiones de mantenimiento. Mantenga la transparencia con los pacientes sobre los plazos previstos, proporcione instrucciones claras sobre los próximos pasos y revise rutinariamente la evidencia de los resultados junto con los costos y las necesidades de personal. Este enfoque fortalece la confianza, apoya las decisiones informadas y ofrece una claridad increíble sobre cómo se desempeña la EMT en la atención diaria.
Variaciones de protocolo por modo: rTMS frente a iTBS frente a ráfaga theta en clínicas
Comience con iTBS para maximizar el rendimiento y mantener a los pacientes en movimiento; la ráfaga de 600 pulsos puede concluir en aproximadamente 3 minutos de estimulación, con un tiempo total de sesión de alrededor de 10 minutos una vez que se incluye la configuración, lo que permite la programación de citas consecutivas y la multiplicación de la capacidad diaria.
La EMT ofrece la mejor flexibilidad cuando la respuesta del paciente guía el protocolo. Utiliza trenes de 10 Hz que pueden extender las sesiones a aproximadamente 20–40 minutos, administrando entre 1200 y 3000 pulsos por sesión, dependiendo del protocolo. Este modo es ideal para tratamientos más largos, adaptando la intensidad al umbral motor y afinando la colocación de la bobina. En las clínicas, normalmente se ejecutan bloques más largos, se gestiona el desgaste de la bobina y se ajustan los objetivos semanales, equilibrando los resultados clínicos con las realidades operativas.
La familia Theta Burst combina velocidad con una potente neuromodulación. El iTBS proporciona efectos excitatorios en sesiones cortas, mientras que el cTBS ofrece una modulación inhibitoria en ráfagas aún más cortas (a menudo, alrededor de 40 segundos para 600 pulsos). Los protocolos Theta Burst pueden utilizarse con un enfoque mixto, por ejemplo, comenzando con iTBS para una rápida reducción de los síntomas y reservando sesiones de cTBS para amortiguar la sobreexcitación cuando sea necesario. Este enfoque reduce el tiempo que el paciente pasa en la silla, al tiempo que preserva el potencial de un cambio significativo, y a menudo coexiste con la rTMS en un único plan de tratamiento cuando las afecciones requieren una modulación más profunda a nivel de las redes neuronales.
Las clínicas suelen elegir entre estas opciones según el rendimiento, la tolerancia del paciente y los resultados deseados. La rTMS sigue siendo un portador robusto para la dosificación individualizada, la iTBS destaca cuando la eficiencia de la programación es importante, y la estimulación en ráfagas theta ofrece una vía rápida y rentable que combina velocidad con profundidad. Independientemente del modo, asegúrese de documentar los contenedores de protocolos —plantillas que incluyen el tipo de bobina, el sitio de destino, la intensidad, la duración del tren, el intervalo entre trenes y el número total de pulsos— para que la toma de decisiones siga siendo coherente entre los médicos y los turnos.
Operacionalmente, estas modalidades ofrecen un espectro de implicaciones en la programación y la dotación de personal. La iTBS reduce el tiempo en el sillón y simplifica la rotación de la sala, mientras que la rTMS puede requerir bloques más largos y una supervisión de seguridad más estricta. El Theta Burst a menudo le permite consolidar las sesiones en ventanas más cortas, lo que reduce la ocupación de la sala y permite un rendimiento más rápido de los pacientes. Las redes dentro de la clínica pueden dirigir automáticamente a los pacientes al protocolo apropiado, gestionar las cadenas de suministro (bobinas, baterías y estimuladores) e informar de los resultados en un registro digital que rastrea todo, desde los eventos adversos hasta las puntuaciones de los síntomas. Esto reduce la fricción administrativa y apoya la toma de decisiones más rápidas y basadas en datos al elegir un plan de tratamiento para una unidad determinada de pacientes.
Para implementar eficazmente, comience con un programa piloto que compare iTBS, rTMS y Theta Burst en una muestra representativa de pacientes. Recopile métricas sobre el tiempo por sesión, el número de pacientes tratados por día, la comodidad informada por el paciente y las tasas de respuesta temprana. El experimento debe combinar datos clínicos con KPI operativos (intervalos de programación, tasas de inasistencia y tiempo de inactividad por mantenimiento) para revelar la mejor opción para su red y población de pacientes. Después de los resultados del programa piloto, estandarice el protocolo preferido, pero conserve la opción de cambiar de modo para casos específicos, de modo que su toma de decisiones siga siendo ágil y basada en datos sin sacrificar la seguridad ni los resultados. Los cambios repentinos en la tolerancia o la respuesta del paciente se pueden capturar en los contenedores de datos comunes y actuar sobre ellos rápidamente, lo que garantiza que sus planes a largo plazo permanezcan alineados con el rendimiento del mundo real.
Optimización de Costos en Distintos Modos: Inversión Inicial, Mantenimiento y Costos del Ciclo de Vida

Identificar las plataformas de alto impacto e implementarlas en un lanzamiento gradual para reducir la inversión inicial.
Adopte una estrategia de costes basada en datos que rastree el capital inicial, el mantenimiento continuo y los costes del ciclo de vida de extremo a extremo en todos los centros y clínicas, y asigne los recursos en consecuencia. Esto le permite comparar diferentes modelos de implementación y elegir el camino ideal para la escala.
Es fundamental optimizar la negociación de acuerdos de servicio plurianuales y la estandarización de las configuraciones para minimizar la manipulación y los cambios posteriores a la instalación, lo que acelera la adopción y reduce el riesgo.
La máxima claridad en los costos proviene de comparar los costos totales por sitio y el uso de energía en las operaciones de patios y camiones, lo que le ayuda a identificar los mayores ahorros.
Realice un seguimiento de las métricas de emisiones con alertas claras y planes de acción para reaccionar rápidamente, garantizando la gobernanza sin ralentizar la prestación de la atención.
Realice un seguimiento de los costes energéticos directamente relacionados con el uso de los dispositivos para cuantificar el impacto del carbono y optimizar la eficiencia energética.
En la práctica, espere una visión del ciclo de vida que cubra los ciclos de actualización tecnológica, las actualizaciones de software, la calibración y los consumibles. Priorice la monitorización integral que genere informes a nivel de categoría sobre el coste por paciente, el tiempo hasta el tratamiento y el uso de energía.
Establezca horizontes de ahorro esperados y planifique una vida útil más larga de los equipos; un menor costo total de propiedad respalda un acceso más amplio y una mayor utilización en toda su red.
Nuestro programa capacita al personal con módulos breves para acelerar la adopción, reducir los errores de manipulación y mantener una alta calidad de atención sin inflar el presupuesto.
La velocidad importa: alinee las velocidades de implementación con la disponibilidad de recursos y utilice alertas para mantenerse al tanto de la estrategia en los flujos de trabajo de los centros y patios.
| Categoría de Costo | Inversión inicial (rango) | Mantenimiento anual (rango) | Consideraciones sobre el ciclo de vida | Consejos de optimización |
|---|---|---|---|---|
| Dispositivo y plataforma | $60k–$120k por sitio | $8k–$20k | 5–7 años; escalable en todas las clínicas | Elegir arquitecturas modulares y consolidar licencias |
| Servicio y calibración | $10k–$30k | $3k–$10k | Calibración anual; métricas de salud | Diagnóstico remoto; mantenimiento agrupado |
| Consumibles | $5k–$15k por sitio | $1k–$5k | Dependiente del volumen; varía según la carga de pacientes | Prever la demanda; negociar precios combinados |
| Logística y manipulación | $0–$20k | $0–$2k | Transporte e instalación por centro | Consolidar envíos; planificar según el rendimiento del patio |
| Capacitación y Gestión del Cambio | $5k–$12k | $0–$5k | Educación inicial y adopción continua | La capacitación en la plataforma capacita al personal; módulos de tamaño reducido |
Nuestro programa capacita al personal con módulos breves para acelerar la adopción, reducir los errores de manipulación y mantener una alta calidad de atención sin inflar el presupuesto.
Los ahorros previstos se acumulan a medida que supervisa los costes por categorías, optimiza el uso de la energía y mantiene una revisión posterior a la instalación. Este enfoque disciplinado mantiene reducido el carbono y proporciona métricas accionables en todos los centros.
Optimización de costes en todos los modos: programación, rendimiento y utilización del personal
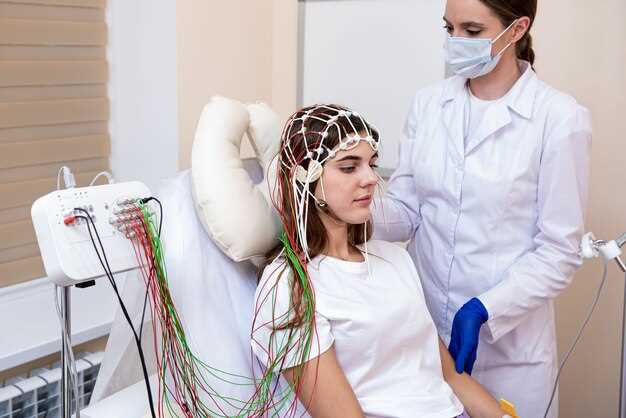
Implementar una política de programación dinámica que priorice el rendimiento integral y los modos de conmutación basados en velocidades en tiempo real y restricciones de carga. Comenzar con una evaluación basada en datos de las redes logísticas en múltiples modos para mapear las necesidades de entrega dentro de la cadena de suministro e identificar posibles escaseces. Utilizar una ecuación simple para estimar la probabilidad de entrega a tiempo en diferentes escenarios, y luego fijar un modo primario para cada tipo de artículo. Colaborar con los equipos de logística, adquisiciones y operaciones de la empresa para garantizar la visibilidad y la alineación.
Los centros de distribución se adaptan a los volúmenes previstos: establezca equipos fijos para las horas punta y mantenga la formación cruzada flexible para las carencias. Registre el rendimiento por hora y procure una alta utilización sin sobrecargar a los equipos. En contextos de fabricación, coordine la producción y el envío para minimizar las transferencias múltiples y evitar los tiempos de inactividad excesivos. Añada revisiones periódicas para detectar los aumentos casi inevitables y ajustar las rutas en consecuencia.
A lo largo de los modos, las decisiones de cambio afectan las velocidades, los costos y la confiabilidad. Utilice una comparación en paralelo para calcular el costo de entrega de extremo a extremo para cada tipo de artículo cuando se envía por carretera, ferrocarril, aire o consolidación de carga combinada. Una adición práctica es un módulo de decisión ligero que mostrará el mejor modo para cada artículo según las velocidades actuales, los SLA del transportista y los niveles de inventario. Este enfoque comúnmente reduce el costo total de entrega y disminuye la probabilidad de escasez.
Lista de verificación operativa y métricas: supervise el rendimiento de la entrega, los patrones estacionales y el riesgo de escasez. Analice los resultados semanales y ajuste las reglas para reducir el tiempo de inactividad y mejorar el rendimiento.
Optimización de Costos en Diferentes Modalidades: Reembolso, Codificación y Vías de Pago
Comience con una verificación de elegibilidad en tiempo real y un flujo de trabajo de preautorización para asegurar el reembolso antes de cada sesión de EMT.
Para optimizar los costos en las vías de reembolso, codificación y pago, implemente un marco impulsado por datos que traduzca las reglas del pagador en pasos prácticos, minimice la carga manual y mantenga un flujo de caja predecible.
Si bien las reglas del pagador difieren según el plan, consolide en un único flujo de trabajo para reducir errores y mantener el proceso predecible. Independientemente del tipo de pagador, el factor determinante para obtener reembolsos a tiempo es el estricto cumplimiento de la codificación y la documentación, lo que mantiene el control sobre el flujo de caja y el margen.
Optimización de reembolsos
- Biblioteca de políticas: busque los códigos CPT/HCPCS, los modificadores y los requisitos de documentación actuales para los principales planes; asegúrese de que los formularios y las solicitudes de autorización previa estén pre-completados para pagadores específicos y cargados en su flujo de trabajo.
- Autorizaciones previas y aprobaciones: Automatice cuando sea posible, haga un seguimiento de las transferencias entre el personal y procure que las aprobaciones se realicen en un plazo de 3 días hábiles cuando esté permitido; esto reduce las denegaciones y acelera la carga en los portales del pagador.
- Modelado de costo-ingreso: Calcular los rangos de reembolso por sesión por pagador y geografía; utilizar esta ponderación para priorizar los contratos de alto rendimiento y para negociar mejores términos con fabricantes y proveedores.
- Calidad de la documentación: Estandarizar las notas para que reflejen la selección de pacientes, los parámetros del protocolo, el equipo utilizado y las comprobaciones de seguridad; una documentación de alta calidad reduce las modificaciones y mejora la resolución en tiempo real.
- Viajes y gastos: Si se producen viajes del personal o visitas de pacientes, registre las millas y los gastos relacionados; inclúyalos en los cargos combinados cuando esté permitido para mejorar la distribución de los fondos.
- Herramientas y tecnología: aprovechar las herramientas de facturación y el análisis para sacar a la luz patrones de denegación y automatizar las acciones correctivas; esto es especialmente valioso en el mercado estadounidense, donde las normas de los pagadores varían según el plan.
Exactitud de la codificación y formularios
- Qué programar: Alinear las sesiones iniciales frente a las subsecuentes bajo las formas y modificadores correctos; implementar una tabla de referencia rápida que el personal pueda consultar antes de enviar reclamaciones.
- Estrategia de datos local: Almacene las reglas de codificación y las modificaciones del pagador localmente para mayor velocidad, al tiempo que mantiene copias de seguridad seguras; esto mejora el control y admite una integración perfecta de la HCE de los fabricantes.
- Puntuación de riesgo calculada: Ejecute comprobaciones automatizadas para señalar la documentación faltante, las fechas incorrectas o los niveles de servicio no coincidentes antes de la presentación; reduzca la tasa de reclamaciones correctas y las cuentas por cobrar.
- Fidelidad a los formularios: Utilice listas de verificación estandarizadas para la autorización previa, la necesidad médica y las notas de progreso; minimice las idas y venidas con los pagadores y acelere la resolución.
Vías de pago y gestión del flujo de caja
- Combinación y distribución de pagos: Mapee los pagos esperados por pagador, saldo del paciente y financiación opcional; ajuste la estrategia de precios en función de la distribución de los pagadores en el área de servicio, especialmente en los mercados densos.
- Carga y seguimiento del estado en tiempo real: Integre la gestión de la práctica con los portales de pagadores para cargar las reclamaciones de inmediato y obtener el estado; supervise las denegaciones por categoría y responda rápidamente con correcciones específicas.
- Responsabilidad y flexibilidad del paciente: ofrecer múltiples formas de pago y planes; calcular automáticamente la responsabilidad del paciente al ingresar el pedido y presentar opciones al finalizar la compra para reducir la deuda incobrable.
- Optimización de la cámara de compensación: elija un socio que minimice los rechazos, admita ajustes basados en el peso y proporcione flujos de trabajo de reenvío automático; esto acelera las transferencias al pago.
- Paneles de rendimiento: Realice un seguimiento de los días en AR, las tasas de denegación y la velocidad de pago; establezca objetivos calculados (por ejemplo, AR por debajo de 45 días, tasa de denegación por debajo del 5%) e impulse la mejora continua.
Operational tips
- Impulsar la estandarización entre herramientas y proveedores: alinear las herramientas de facturación, los flujos de trabajo de transmisión de documentos y las integraciones de la HCE con un modelo de datos único para reducir los tiempos de carga y los errores.
- Busque los cuellos de botella por pagador: realice análisis trimestrales para identificar los retrasos particulares del pagador y ajuste la dotación de personal o los términos del contrato en consecuencia.
- Cadencia de control de calidad: realizar sesiones de revisión semanales centradas en la integridad de los formularios, los resultados de elegibilidad y los errores de carga; solucionar rápidamente las causas raíz.
- Formación y gestión del cambio: implementar módulos cortos y prácticos para el personal; enfatizar qué capturar durante cada encuentro con el paciente y el orden en que los datos deben cargarse en el sistema.

 Beneficios de la EMT – Ventajas clave de la estimulación magnética transcraneal">
Beneficios de la EMT – Ventajas clave de la estimulación magnética transcraneal">
